la
malattia
di lyme
La malattia (o morbo) di Lyme, conosciuta anche con il nome di Borreliosi di Lyme, è l’infezione più diffusa dal morso di zecca. Colpisce soprattutto la pelle, le articolazioni, il sistema nervoso e il cuore con disturbi di varia gravità. Poiché interessa più organi e distretti del corpo è definita una malattia multisistemica.
L’origine del nome
La malattia di Lyme o borreliosi di Lyme
prende il nome dalla cittadina statunitense di Lyme, nel Connecticut, dove si sono verificati i primi casi nel 1975.
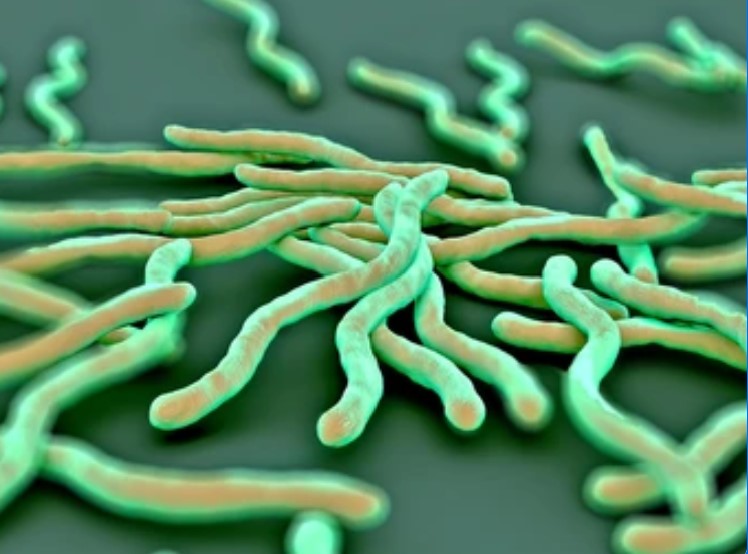
La malattia è causata da un batterio spiraliforme, la Borrelia burgdorferi, così chiamata in omaggio al suo scopritore, Willy Burgdorfer che l’ha descritta nel 1981.
Serbatoi naturali di Borrelia sono diversi animali selvatici, tra cui i comuni topolini di bosco. Nutrendosi del loro sangue le zecche raccolgono il batterio e possono a trasmetterlo con i pasti successivi. In questo modo diventano vettori molto efficienti dell’infezione.
Domande frequenti
La persona ammalata non è contagiosa e non può diffondere l’infezione ad altre persone.
Nel suo percorso colpisce di frequente la pelle, il sistema nervoso, le articolazioni e il cuore, dando origine a sintomi molto diversi tra loro. Questa variabilità di manifestazioni cliniche ha portato a definire la malattia di Lyme come “la grande imitatrice“, poiché può somigliare a numerose altre malattie, rendendo difficile il suo riconoscimento.
L’evoluzione della malattia di Lyme
Il decorso della malattia avviene per fasi successive, provocate dalla diffusione del battere nell’organismo umano.
Il “viaggio” del battere è tuttavia imprevedibile e la successione delle fasi può variare da una persona all’altra, complicando il riconoscimento dell’infezione. soprattutto se non c’è ricordo del morso di zecca.
L’infografica qui sotto riassume le tre fasi della malattia di Lyme: precoce localizzata, precoce disseminata e tardiva.
PRIMA FASE
3-30 giorni dal morso di zecca
La malattia è in fase prococe e localizzata.
L’infezione trasmessa dalla zecca è limitata alla zona del morso e può rivelarsi con un arrossamento della pella (eritema migrante) che tende a espandersi lentamente (alcuni millimetri al giorno).
SECONDA FASE
Oltre 6-8 settimane dal morso di zecca
La malattia è ancora in fase precoce, ma l’infezine ha iniziato a diffondersi dalla zona del morso al resto del corpo.
Può raggiungere qualsiasi organo interno, ma di frequente colpisce la pelle, il sistema nervoso, le articolazioni e il cuore
TERZA FASE
Oltre 6 mesi dal morso di zecca
La malattia ha raggiunto la fase tardiva.
L’infezione permane nell’organismo ed è in grado di danneggiare in modo profondo e grave sopratutto la pelle, il sistema nervoso e le articolazioni.
Quali sono gli effetti della malattia di Lyme sulla pelle?
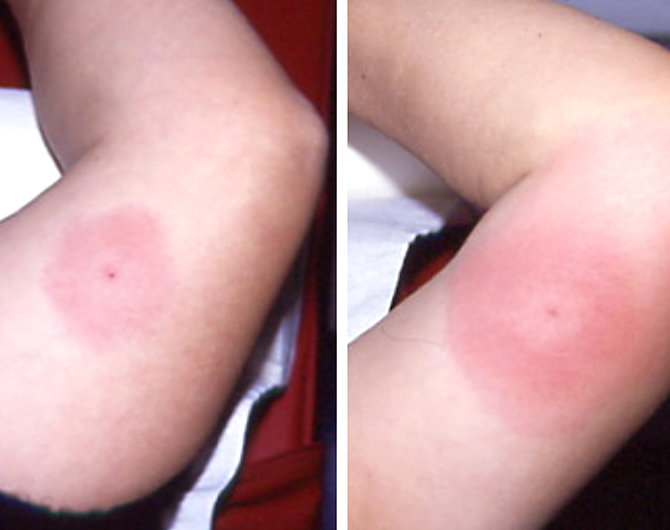
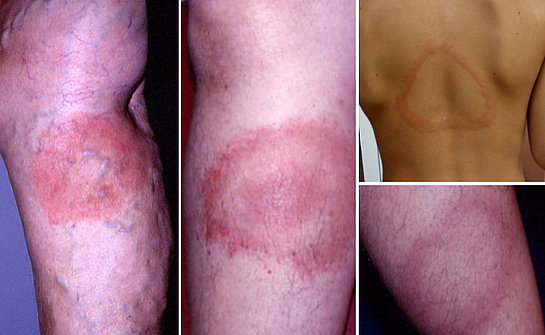
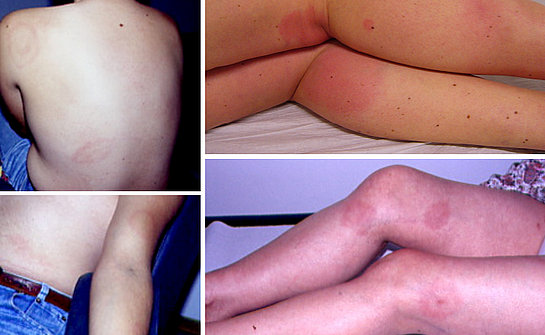
La conseguenza più conosciuta è l’eritema migrante (foto 1). È la lesione cutanea tipica della malattia di Lyme e la sua comparsa permette una diagnosi immediata.
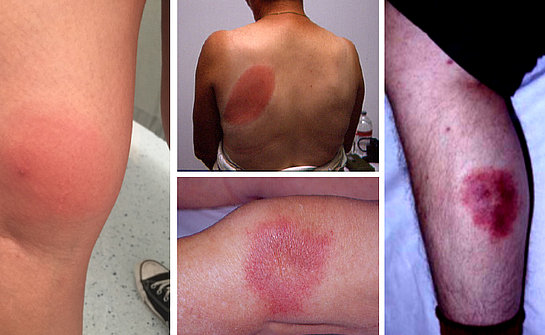
Si presenta nella zona del morso con un arrossamento della pelle, dalle sfumature che vanno dal rosa pallido, al rosso acceso, al viola ed ha un tipico aspetto ovale, ad anello o a bersaglio (foto 2). Può tuttavia assumere anche altre forme (foto 3). Tende a permanere per molte settimane, crescendo lentamente (alcuni millimetri al giorno) fino a formare un’ampia area tondeggiante, più o meno regolare (foto 4). Non dà prurito e solo raramente provoca una leggera sensazione di bruciore.
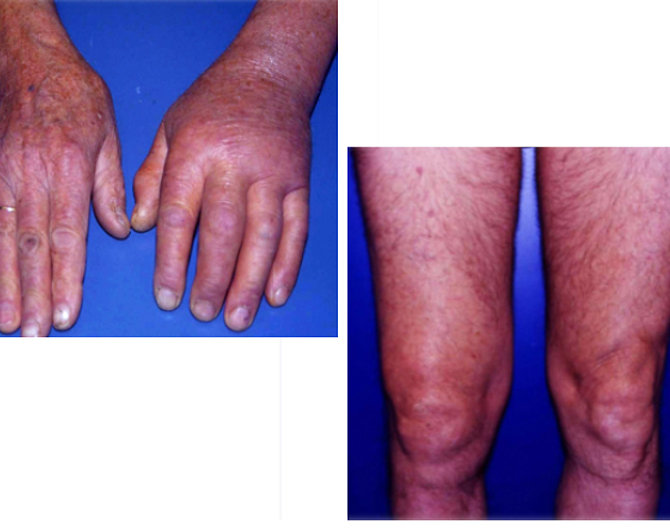
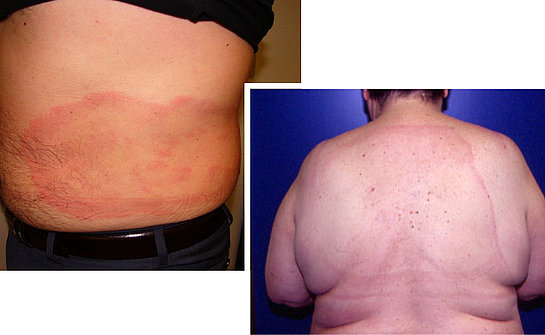
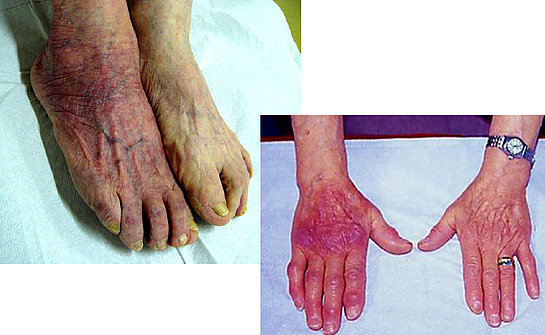
Se l’eritema migrante non viene curato la malattia prosegue e può causare eritemi multipli (foto 5) e, nella fase tardiva, una grave infiammazione cronica (chiamata acrodermatite cronica atrofica), che spesso colpisce la pelle delle mani e dei piedi, rendendola sottile, fragile, raggrinzita e con i vasi sanguigni in evidenza (foto 6). A tali danni possono accompagnarsi formicolii (parestesie), alterazione della sensibilità e dolore.
Quali sono gli effetti della malattia di Lyme sul sistema nervoso?
Quando la malattia di Lyme colpisce il sistema nervoso prende il nome di neuroborreliosi. Il suo esordio è lento e progressivo e può causare una meningite, coinvolgendo i nervi periferici (meningoradicoloneurite) e può anche colpire il sistema nervoso centrale (encefalite o mielite). I sintomi più frequenti sono:
- mal di testa discontinuo, raramente molto forte,
- dolore,
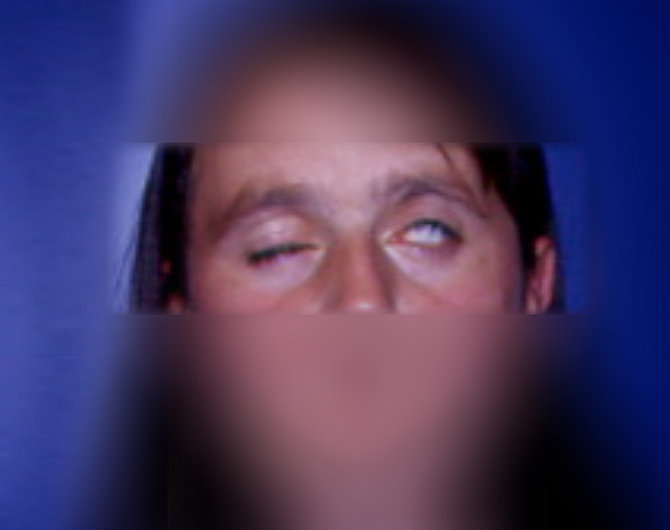
- paralisi dei nervi cranici, tipicamente coinvolto è il nervo facciale su uno o entrambi di lati del viso (paralisi di Bell). (foto 7)
In una minoranza di casi la neuroborreliosi può progredire coinvolgendo il sistema nervoso centrale (encefalite e/o mielite) e causare anche:
- confusione mentale
- difficoltà di concentrazione e di memoria
- profonda stanchezza
- disturbi dell’umore e del comportamento.
Quali sono gli effetti della malattia di Lyme su muscoli e articolazioni?
Il sintomo più comune è la comparsa di dolore a un ginocchio, oppure a un polso, a una spalla, a un gomito, a una caviglia o all’anca. Gli episodi dolorosi sono chiamati artralgie e si spostano da un’articolazione all’altra (dolori migranti).
La malattia di Lyme può causare anche un’artrite con gonfiore e tumefazione dell’articolazione colpita. (foto 8)
Gli episodi dolorosi possono precedere, accompagnare o seguire l’artrite, oppure essere gli unici segnali che la malattia di Lyme ha colpitole articolazioni.
La malattia di Lyme può interessare anche il cuore.
In questo caso prende il nome di cardite di Lyme. Ha un decorso solitamente favorevole e può presentarsi con vari sintomi:
- palpitazioni e/o dolore toracico
- vertigini e perdita dei sensi
- fame d’aria
- difficoltà di respiro
- stanchezza.
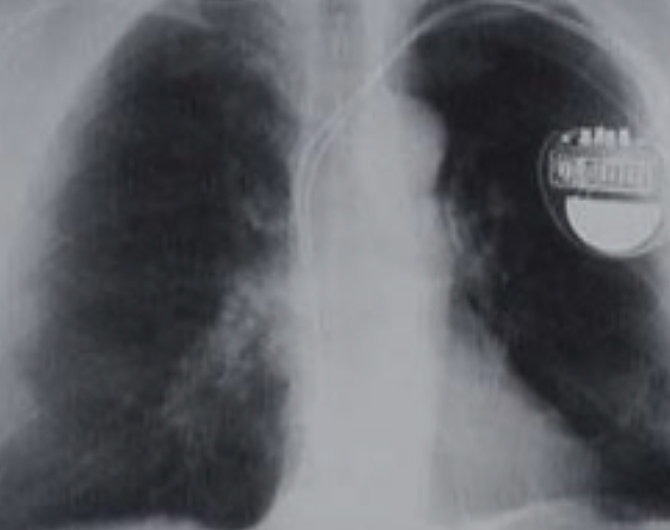
In alcuni casi il coinvolgimento cardiaco può provocare un blocco atrioventricolare, rendendo necessario l’impianto di pacemaker (foto 9).
Spesso la cardite di Lyme è concomitante o segue le manifestazioni della pelle, del sistema nervoso e delle articolazioni.
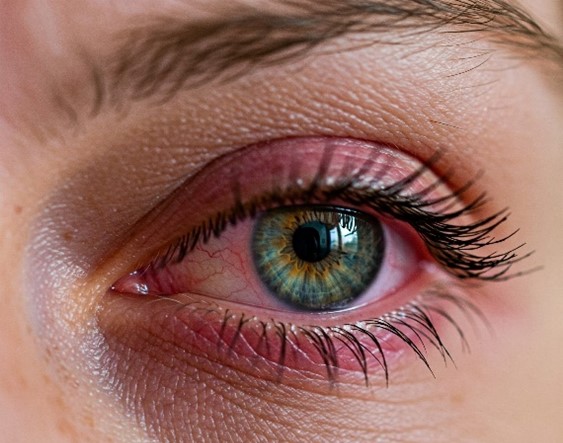
Quali sono gli effetti della malattia di Lyme sugli occhi?
La malattia di Lyme può coinvolgere, in tutte le fasi, anche gli occhi. Il sintomo più comune è l’arrossamento oculare (congiuntivite), ma tutte le parti dell’occhio possono essere interessate dallo sviluppo della malattia, causando:
- infiammazione
- fotofobia (ipersensibilità alla luce)
- riduzione della vista
- visione di “mosche volanti” o “puntini mobili”
- diplopia (visione doppia).
.
Diagnosi
Come si riconosce la malattia di Lyme?
La diagnosi di malattia di Lyme si basa:
- sui sintomi clinici tipici, come l’eritema migrante
- sul riscontro di alcuni elementi specifici: aver subito un morso di zecca; aver svolto attività a rischio per punture di zecca; aver soggiornato in zone dove la malattia di Lyme è diffusa
- sui risultati dei test di laboratorio.
Quando è necessario fare gli esami del sangue?
La malattia di Lyme è accertata in presenza dell’eritema migrante. In tutti gli altri casi la diagnosi va confermata con un esame del sangue. I test disponibili individuano l’infezione non prima di 6-8 settimane dal morso di zecca. È quindi consigliabile sottoporsi al prelievo almeno 40 giorni dopo la rimozione della zecca.
Cura
Come si cura la malattia di Lyme?
Il trattamento prevede l’assunzione di antibiotici specifici, nelle dosi e per i tempi previsti dai protocolli di terapia. Il tasso di completa guarigione è elevato e supera il 90% quando la malattia di Lyme è riconosciuta e curata in fase iniziale.
La Sindrome della malattia di Lyme post trattamento (PTLDS)
Talora, anche dopo un trattamento antibiotico corretto, alcune persone possono continuare a manifestare sintomi persistenti come affaticamento, dolori muscolari e articolari, problemi di memoria, difficoltà di concentrazione e disturbi del sonno.
Questo insieme di disturbi viene definito Sindrome della malattia di Lyme post trattamento (Post Treatment Lyme Disease Syndrome – PTLDS).
Cause e ipotesi attuali
La ricerca scientifica è ancora in corso per comprendere appieno le cause della PTLDS. Attualmente sono state avanzate tre principali ipotesi:
- una disfunzione del sistema immunitario innescata dalla malattia di Lyme,
- la possibile persistenza dell’infezione, dovuta alla capacità della Borrelia di eludere le difese dell’organismo e/o l’azione degli antibiotici attraverso meccanismi ancora poco chiari,
- la presenza di altre patologie distinte dalla malattia di Lyme in pazienti risultati positivi ai test per la Borrelia.
Cosa resta da chiarire
La Sindrome post-trattamento della malattia di Lyme (PTLDS) pone diverse sfide diagnostiche perché:
- Le cause e i fattori scatenanti della PTLDS non sono ancora definiti.
- Mancano test di laboratorio o criteri diagnostici standardizzati per riconoscerla.
- I sintomi della PTLDS sono simili a quelli di altre condizioni post-infettive, come il Long Covid.
- Non sono disponibili protocolli di trattamento convalidati; l’uso prolungato di antibiotici è controverso e non raccomandato.
Sintomi e impatto
Secondo studi recenti, circa la metà dei pazienti con PTLDS riferisce affaticamento persistente, il 32% disturbi del sonno, il 28% dolore intenso e il 23% problemi cognitivi significativi.
Questi sintomi possono durare mesi o anni, influenzando notevolmente la qualità della vita.
Prospettive di ricerca
Studi in corso, come quelli finanziati dai National Institutes of Health e condotti da università come la Tufts University, mirano a identificare i meccanismi alla base della PTLDS, considerando fattori genetici, virulenza batterica e infezioni concomitanti, con l’obiettivo di sviluppare metodi diagnostici e terapie efficaci.